
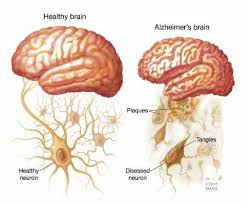
La enfermedad de Alzheimer (EA), denominada demencia senil de tipo Alzheimer (DSTA) o simplemente alzhéimer, es una enfermedad neurodegenerativa que se manifiesta como deterioro cognitivo y trastornos conductuales. Se caracteriza en su forma típica por una pérdida de la memoria inmediata y de otras capacidades mentales (tales como las capacidades cognitivas superiores), a medida que mueren las células nerviosas (neuronas) y se atrofian diferentes zonas del cerebro. La enfermedad suele tener una duración media aproximada —después del diagnóstico— de 10 años, aunque esto puede variar en proporción directa con la severidad de la enfermedad al momento del diagnóstico. L
La enfermedad de Alzheimer es la forma más común de demencia, es incurable y terminal, y aparece con mayor frecuencia en personas mayores de 65 años de edad, aunque también en raros casos puede desarrollarse a partir de los 40 años.
Muchas personas experimentan olvidos o retrasos leves de memoria, que son parte del proceso normal de envejecimiento. Todos tenemos dificultad ocasional para recordar una palabra o el nombre de alguien. Sin embargo, una persona con la enfermedad de Alzheimer u otros tipos de demencia, encontrará estos síntomas cada vez más frecuentes y graves.

Los signos que indican la enfermedad de Alzheimer pueden incluir:
• Cambios en la personalidad
• Deterioro en la capacidad de movimiento o al caminar
• Dificultad para comunicarse
• Bajo nivel de energía
• Pérdida de memoria
• Cambios de estado de ánimo
• Problemas de atención y orientación
• Incapacidad de resolver operaciones aritméticas sencillas.

Los sintomas son como una entidad nosológica definida fueron identificados por el psiquiatra alemán Emil Kraepelin mientras que la neuropatología característica fue observada por primera vez por el psiquiatra y neurólogo alemán Alois Alzheimer en 1906. Así pues, el descubrimiento de la enfermedad fue obra de ambos psiquiatras, que trabajaban en el mismo laboratorio. Sin embargo, dada la gran importancia que Kraepelin daba a encontrar la base neuropatológica de los desórdenes psiquiátricos, decidió nombrar a la enfermedad Alzheimer en honor a su compañero.

Por lo general, el síntoma inicial es la inhabilidad de adquirir nuevos recuerdos, pero suele confundirse con actitudes relacionadas con la vejez o el estrés. Ante la sospecha de alzhéimer, el diagnóstico se realiza con evaluaciones de conductas cognitivas, así como neuroimágenes, si están disponibles. A medida que progresa la enfermedad, aparecen confusión mental, irritabilidad y agresión, cambios del humor, trastornos del lenguaje, pérdida de la memoria de corto plazo y una predisposición a aislarse a medida que declinan los sentidos del paciente. Gradualmente se pierden las funciones biológicas, que finalmente conllevan a la muerte. El pronóstico para cada individuo es difícil de determinar. El promedio general es de siete años, menos del 3% de los pacientes viven más de 14 años después del diagnóstico.

La causa de la enfermedad de Alzheimer permanece desconocida, aunque las últimas investigaciones parecen indicar que están implicados procesos de tipo priónico. Las investigaciones suelen asociar la enfermedad a la aparición de placas seniles y ovillos neurofibrilares. Los tratamientos actuales ofrecen moderados beneficios sintomáticos, pero no hay tratamiento que retrase o detenga el progreso de la enfermedad. No obstante, casos preliminares de asociación de demencia por Alzheimer con la enfermedad celiatica mostraron la mejoría con el seguimiento de una dieta sin gluten.

Para la prevención del alzhéimer, se han sugerido varios hábitos conductuales, pero no hay evidencias publicadas que destaquen los beneficios de esas recomendaciones, incluyendo la estimulación mental y la dieta equilibrada. El papel que juega el cuidador del sujeto con alzhéimer es fundamental, aun cuando las presiones y la demanda física de esos cuidados pueden llegar a ser una gran carga personal.

El Día Internacional del Alzheimer se conmemora el 21 de diciembre, fecha elegida por la OMS y la Federación Internacional de Alzheimer, en la cual se llevan a cabo actividades en diversos países para concienciar y ayudar a prevenir la enfermedad. La Organización Mundial de la Salud (OMS) realizó en 2015 su Primera Conferencia Ministerial de la OMS sobre la Acción Mundial contra la Demencia.
Historia.
Médicos griegos y romanos asociaron la vejez con la demencia. Pero no fue hasta 1901 cuando el psiquiatra alemán Alois Alzheimer identificó el primer caso de lo que se conoce hoy como enfermedad de Alzheimer en una mujer de 51 años de edad; esta mujer se llamaba Auguste Deter. El investigador hizo seguimiento de su paciente hasta su muerte en 1906, y entonces pudo observar el cerebro. Después de este momento pudo reportar públicamente por primera vez el caso.

Tras la muerte de la mujer, Alzheimer le examinó el cerebro con un microscopio. Anotó las alteraciones de las «neurofibrillas», elementos del citoesqueleto teñidos con una solución de plata.

Durante los siguientes cinco años, la literatura médica reportó al menos once casos similares, algunos de ellos utilizando ya el término «enfermedad de Alzheimer».La enfermedad fue categorizada por primera vez por Emil Kraepelin después de la supresión de algunos elementos clínicos concomitantes como delirios y alucinaciones, así como características histológicas irrelevantes para la enfermedad, como los cambios arterioscleróticos, los cuales figuraban en el informe original sobre Auguste D. En la octava edición de su libro de texto de Psiquiatría, publicado en 1910, incluyó a la enfermedad de Alzheimer, denominada también por Kraepelin «demencia presenil», como un subtipo de demencia senil.

Durante la mayor parte del siglo XX, el diagnóstico del alzhéimer era reservado para las personas entre las edades de 45 y 65 años con síntomas de demencia. La terminología ha cambiado desde 1977, cuando, en una conferencia sobre alzhéimer, se llegó a la conclusión de que las manifestaciones clínicas y patológicas de la demencia presenil y senil eran casi idénticas, aunque los autores también agregaron que ello no descartaba la posibilidad de que tuviesen causas diferentes. Esto, a la larga, conllevó a que se hiciera el diagnóstico del alzhéimer independientemente de la edad. El término demencia senil del tipo Alzheimer fue empleado durante un tiempo para describir el trastorno en aquellos mayores de 65 años, mientras que la enfermedad clásica de Alzheimer se reservaba para los de edades menores. Finalmente, el término enfermedad de Alzheimer fue aprobado oficialmente en la nomenclatura médica para describir a individuos de todas las edades con un patrón de síntomas: característica, curso de la enfermedad y neuropatología comunes.
Epidemiología
La incidencia en estudios de cohortes muestra tasas entre 10 y 15 nuevos casos cada mil personas al año para la aparición de cualquier forma de demencia y entre 5 a 8 para la aparición del alzhéimer. Es decir, la mitad de todos los casos nuevos de demencia cada año son pacientes con alzhéimer. También hay diferencias de incidencia dependiendo del sexo, ya que se aprecia un riesgo mayor de padecer la enfermedad en las mujeres, en particular entre la población mayor de 85 años.
La prevalencia es el porcentaje de una población dada con una enfermedad. La edad avanzada es el principal factor de riesgo para sufrir alzhéimer: mayor frecuencia a mayor edad. En los Estados Unidos, la prevalencia del alzhéimer fue de un 1,6 % en el año 2000, tanto en la población general como en la comprendida entre los 65 y 74 años. Se apreció un aumento del 19 % en el grupo de los 75-84 años y del 42 % en el mayor de 84 años de edad,sin embargo, las tasas de prevalencia en las regiones menos desarrolladas del mundo son inferiores. La Organización Mundial de la Salud estimó que en 2005 el 0,379 % de las personas a nivel mundial tenían demencia y que la prevalencia aumentaría a un 0,441 % en 2015 y a un 0,556 % en 2030. Por otro lado, para el año 2010 la Alzheimer’s Disease International ha estimado una prevalencia de demencia del 4,7 % a nivel mundial para personas con 60 años o más, representando por cierto cifras al alza respecto a varios estudios publicados con anterioridad (10 % superiores a las estimadas para The Lancet en 2005). Otro estudio estimó que en el año 2006, un 0,4 % de la población mundial (entre 0,17–0,89 %; valor absoluto aproximadamente 26,6 millones con un rango entre 11,4–59,4 millones) se vio afectada por alzhéimer y que la prevalencia triplicaría para el año 2050.

En 2015 la Primera Conferencia de la OMS sobre la Acción Mundial contra la Demencia estimó en 47.5 millones el número de casos en el mundo.
Etiología.
Las causas del alzhéimer no han sido descubiertas completamente. Existen tres principales hipótesis para explicar el fenómeno: el déficit de la acetilcolina, la acumulación de amiloide o tau y los trastornos metabólicos.
Hipótesis colinérgica. La más antigua de ellas, y en la que se basan la mayoría de los tratamientos disponibles en el presente, es la hipótesis colinérgica, la cual sugiere que el alzhéimer se debe a una reducción en la síntesis del neurotrasmisor acetilcolina . Esta hipótesis no ha recibido un apoyo global por la razón de que los medicamentos que tratan una deficiencia colinérgica tienen reducida efectividad en la prevención o cura del alzhéimer, aunque se ha propuesto que los efectos de la acetilcolina dan inicio a una acumulación a tan grandes escalas que conlleva a la neuroinflamación generalizada que deja de ser tratable simplemente promoviendo la síntesis del neurotransmisor.
Hipótesis de los trastornos metabólicos. Algunas investigaciones recientes han relacionado la demencia, incluyendo la enfermedad de Alzheimer, con desórdenes metabóliicos particularmente con la hiperglucemía y la resistencia a la insulina . La expresión de receptores de la insulina ha sido demostrada en las neuronas del sistema nervioso central, preferentemente en las del hipocampo . En estas neuronas, cuando la insulina se une a su receptor celular, se promueve la activación de cascadas de señalización intracelular que conducen al cambio de la expresión de los genes relacionados con los procesos de plasticidad sináptica y de las enzimas relacionadas con el despeje de la misma insulina y del beta-amiloide. Estas enzimas degradantes de insulina promueven la disminución de la toxicidad debida al amiloide en modelos animales.

En esencia, el alzhéimer puede ser considerado como una forma de diabetes de cerebro que tiene elementos tanto de resistencia a la insulina como de deficiencia de insulina. Para consolidar este concepto, se ha propuesto que el alzhéimer sea conocido como «diabetes tipo 3». El alzhéimer está asociado con una progresiva resistencia a la insulina cerebral en ausencia de DM2, de resistencia a la insulina periférica o de obesidad. Estudios post mortem demostraron que tanto molecular como bioquímicamente, así como la transducción de señales anormales en el alzhéimer eran virtualmente idénticas a lo que ocurría en la diabetes mellitus tipo I y II. Al administrar localmente drogas prodiabéticas, como la estreptozotocina, estas generan daño cognitivo, con deficiencia espacial y de memoria, así como neurodegeneración típica de alzhéimer, pero no generan diabetes mellitus.

Exposición al aluminio. Ha existido polémica en torno al papel que tiene el aluminio como factor de riesgo para la enfermedad de Alzheimer, y esta hipótesis ha sido abandonada por numerosos científicos en 2014. Algunos estudios han mostrado en 2016, que el aluminio se asocia a varios procesos neurofisiológicos que provocan la característica degeneración del alzhéimer. Sin embargo, algunas personas que han estado crónicamente expuestas al aluminio, a través de alimentos o agua, no han mostrado ningún síntoma de la enfermedad. La probable explicación es que su intestino mantiene la función de barrera protectora, que evita el paso de sustancias tóxicas a la sangre y las consecuentes reacciones.
Consumo de gluten. Se han documentado casos de asociación de demencia por Alzheimer con el consumo de gluten y la mejoría con el seguimiento de una dieta sin gluten.
Hipótesis de las proteínas β-amiloide y tau.
Otra hipótesis propuesta en 1991 se ha relacionado con el acumulo anómalo de la proteína beta-amiloide (también llamada amiloide Aβ) y tau en el cerebro de los pacientes con alzhéimer. En una minoría de pacientes, la enfermedad se produce por la aparición de mutaciones en los genes, PSEN1 y PSEN2 y en el gen de la APP, localizado en el cromosoma 21. En este último caso la enfermedad aparece clásicamente en personas con el Síndrome de Down (trisomía en el cromosoma 21), casi universalmente en los 40 años de vida y se transmite de padres a hijos (por lo que existen, habitualmente, antecedentes familiares de alzhéimer en los pacientes que desarrollan la enfermedad en edades precoces). Esa relación en el cromosoma 21, y la tan elevada frecuencia de aparición de la enfermedad en las trisomías de ese cromosoma, hacen que la teoría sea muy evidente.

Para poder hablar de las presenilinas, debemos recordar que el alzhéimer está caracterizado por depósitos amiloideos en el cerebro (como apoya la segunda teoría de este artículo). Su componente principal es el péptido beta-amiloide de 42 aminoácidos (βA42), en cuyo proceso de producción es fundamental la participación de la γ-secretasa, la cual depende a su vez de las presenilinas (PSEN).

De esta manera se instituye un nuevo grupo de moléculas implicadas en la génesis de la enfermedad del Alzheimer y fundamental para su comprensión. Además son de notable actualidad debido a que su descubrimiento es relativamente reciente y a las posibilidades que ofrecen como dianas terapéuticas. Para comprender qué son estas moléculas, debemos señalar que se trata de un grupo de sustancias peptídicas producidas principalmente en el cerebro. Hay dos tipos, PSEN 1 y PSEN 2, con una estructura similar. La función principal que desempeñan ambas PSEN consiste en el procesamiento proteolítico de numerosas proteínas de membrana de tipo 1, entre ellas la APP, formando parte de la γ secretasa; de ahí la importancia de las PSEN en la enfermedad de Alzheimer, ya que a través de la regulación de la γ secretasa determinan la forma de Aβ que se genera y por tanto su acumulación en el tejido cerebral. El alzhéimer de inicio temprano se ha relacionado con mutaciones en el cromosoma 21, que contiene el gen de la PPA, y los cromosomas 14 y 1, que codifican para PSEN1 y PSEN2, respectivamente. Estas mutaciones tienen como resultado, entre otros efectos, el aumento de la concentración de βA, mientras que el alzhéimer de inicio tardío se relaciona con mutaciones en el gen de la apolipoproteina E. El gen que codifica la PSEN1, del que se conocen 177 mutaciones distintas, es el responsable de la aparición del alzhéimer de inicio tan temprano como a los 23 años. La mutación de la PSEN2 es la causante de menos del 1% de los casos de alzhéimer autosómicos dominantes, influyendo más en estos portadores los factores ambientales. La revisión de diferentes artículos nos ha conducido a la conclusión de que existe una relación entre las PSEN y el alzhéimer. Actualmente el avance en las técnicas de secuenciación del genoma ha aportado gran cantidad de información sobre las PSEN, su función, la localización en nuestros genes, la implicación de estas en la formación de βA, etc. No obstante, hoy en día aún se observan lagunas en cuanto a los mecanismos moleculares en los que están implicadas las PSEN.

Otro gran factor de riesgo genético es la presencia del gen de la APOE4(apolipoproteína relacionada con la hiperlipoproteinemia y la hipercolesterolemia familiar), el cual tiende a producir una acumulación amiloide en el cerebro antes de que aparezcan los primeros síntomas del alzhéimer. Por ende, la deposición del amiloide Aβ tiende a preceder la clínica del alzhéimer. Otras evidencias parten de los hallazgos en ratones genéticamente modificados, los cuales solo expresan un gen humano mutado, el de la APP, el cual invariablemente les causa el desarrollo de placas amiloides fibrilares. Se descubrió una vacuna experimental que causaba la eliminación de estas placas pero no tenía efecto sobre la demencia.

Los depósitos de las placas no tienen correlación con la pérdida neuronal. Esta observación apoya la hipótesis tau, la cual defiende que es esta proteína la que da inicio a la cascada de trastornos de la enfermedad de Alzheimer. De acuerdo con este modelo, las tau hiperfosforiladas adoptan formas anómalas, distribuyéndose en largas hileras. Eventualmente forman ovillos de neurofibrillas dentro de los cuerpos de las células nerviosas. Cuando esto ocurre, los microtubulos se desintegran, colapsando el sistema de transporte de la neurona. Ello puede dar inicio a las primeras disfunciones en la comunicación bioquímica entre una neurona y la otra y conllevar la muerte de estas células.

Según un trabajo realizado por un equipo de científicos de la Universidad de Cambridge, en Reino Unido cuyos resultados se publican en Brain, la proteína tau, causante de la muerte de las células nerviosas, se disemina por todo el cerebro en la enfermedad de Alzheimer y, por lo tanto, bloquear su propagación puede evitar que la enfermedad aflore.

Se considera que los síntomas del Alzheimer están causados por la acumulación en el cerebro de dos proteínas anómalas: la proteína beta amiloide y la proteína tau. Se cree que la beta amiloide se produce primero, fomentando la aparición y la diseminación de tau, y que es esta última la que destruye las células nerviosas, mermando la memoria y las funciones cognitivas.
Hasta hace unos años solo era posible observar la acumulación de estas proteínas mediante el examen de los cerebros de los pacientes post mortem. Sin embargo, los recientes desarrollos en la tomografía por emisión de positrones (PET) han permitido a los científicos comenzar a visualizar su acumulación en pacientes que están vivos.

La forma en que tau se presenta en todo el cerebro ha sido tema de especulación entre los científicos y se han propuesto tres hipótesis:
1. Una hipótesis es que la tau anómala comienza en un punto y desde ahí se propaga a otras regiones, desencadenando una reacción en cadena. Esta idea es conocida como la «propagación transneuronal» y está respaldada por estudios en ratones. Cuando a un ratón se le inyecta una proteína tau humana anómala, esta se propaga rápidamente por todo el cerebro. Sin embargo, debe reconocerse que la cantidad de tau inyectada es mucho más alta que los niveles de tau observados en cerebros humanos y la proteína se propaga rápidamente por el cerebro de un ratón mientras se disemina lentamente por el cerebro humano.

2. La hipótesis de la «vulnerabilidad metabólica», que considera que la proteína tau se produce localmente en las células nerviosas, pero que algunas regiones presentan mayores demandas metabólicas y, por lo tanto, son más vulnerables a la proteína. En estos casos, tau es un marcador de sufrimiento en las células.
3. Y la última hipótesis, del «soporte trófico», también plantea que algunas regiones cerebrales son más vulnerables que otras, pero que esto tiene menos que ver con la demanda metabólica y más con la falta de nutrición en la región o con los patrones de expresión génica.
Los avances en el escaneo PET permiten actualmente hacer comparaciones entre estas hipótesis.
Los científicos analizaron las conexiones funcionales dentro de los cerebros de los pacientes de Alzheimer y lo compararon con los niveles de tau. Sus hallazgos respaldan la idea de la propagación transneuronal, es decir, que tau comienza en un lugar y se propaga. Al mismo tiempo encontraron que no se cumplían las predicciones para las últimas dos hipótesis.

Según Thomas Cope, el primer autor del estudio, la propagación transneuronal es la correcta, las áreas del cerebro que están más conectadas tienen la mayor acumulación de la proteína tau anómala y la transmitirán a sus conexiones. En la enfermedad de Alzheimer, la región cerebral más común para tau que aparece primero es la región de la memoria, en el área de la corteza entorrinal, que está al lado del hipocampo. Los primeros síntomas en el Alzheimer tienden a ser problemas de memoria y el estudio de Cope sugiere que la tau luego se propaga por el cerebro, infectando y destruyendo las células nerviosas a medida que avanza, lo que hace que los síntomas del paciente empeoren progresivamente.

Esta confirmación es importante porque indica que se puede ralentizar o incluso detener la progresión de la enfermedad de Alzheimer mediante el desarrollo de fármacos para evitar que tau se mueva a lo largo de las neuronas.
Hipótesis microbiológicas.
Existen numerosas hipótesis (método científico) que han sido manejadas a lo largo de la historia de la patogenia del Alzheimer, que no han sido confirmadas por estudios independientes posteriores. En 2013, un equipo de investigación publicó un estudio estadístico en el que halló correlación entre las infecciones fúngicas diseminadas y la enfermedad de Alzheimer. Esta hipótesis no han sido confirmada. En 2018 la hipótesis de un equipo, plantea que la bacteria Porphyromonas gingivalis podría ser una de las causas de enfermedad de Alzheimer. Esta hipótesis no han sido confirmada.
Patogenia
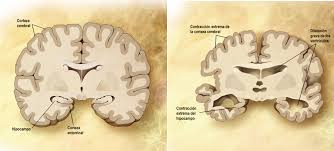
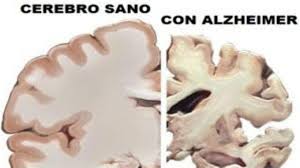
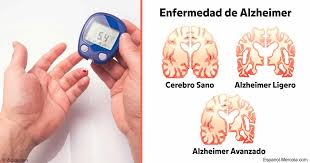
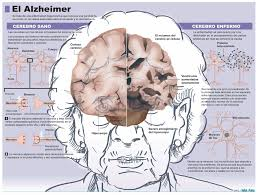
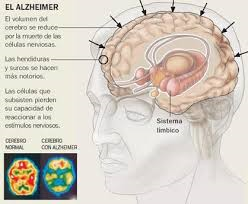
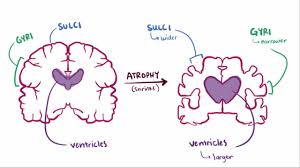
La enfermedad de Alzheimer se caracteriza por la pérdida de neuronas y sinapsis en la corteza cerebral en ciertas regiones subcorticales. Esta pérdida resulta en una atrofia de las regiones afectadas, incluyendo una degeneracion en el lobulo y parietal y partes de la corteza frontal y la circunvolución cingulada

Neuropatología.
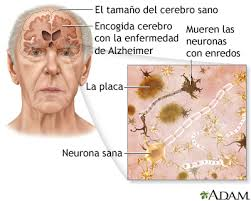
Las placas son depósitos densos, insolubles, de la proteína beta-amiloide y de material celular que se localizan fuera y alrededor de las neuronas. Estas continúan creciendo hasta formar fibras entretejidas dentro de la célula nerviosa, los llamados ovillos. Es probable que muchos individuos, en su vejez, desarrollen estas placas y ovillos como parte del proceso normal de envejecimiento. Sin embargo, los pacientes con alzhéimer tienen un mayor número en lugares específicos del cerebro, como el lóbulo temporal.

Bioquímica
La enfermedad de Alzheimer se ha definido como una enfermedad que desdobla proteínas o proteopatía, debido a la acumulación de proteínas Aβ y tau, anormalmente dobladas, en el cerebro. Las placas neuríticas están constituidas por pequeños peptidos de 39–43 aminoacidos de longitud, llamados beta-amiloides (abreviados A-beta o Aβ). El beta-amiloide es un fragmento que proviene de una proteína de mayor tamaño conocida como Proteína Precursora de Amiloide (APP, por sus siglas en ingles). Esta proteína es indispensable para el crecimiento de las neuronas, para su supervivencia y su reparación postdaño. En la enfermedad de Alzheimer, un proceso aún desconocido es el responsable de que la APP sea dividida en varios fragmentos de menor tamaño por enzimas que catalizan un proceso de proteolisis. Uno de estos fragmentos es la fibra del beta-amiloide, el cual se agrupa y deposita fuera de las neuronas en formaciones microscópicamente densas conocidas como placas seniles.
La enfermedad de Alzheimer se considera, debido a la agregación anormal de la proteína tau , como una tauropatía. Las neuronas sanas están compuestas por citoesqueleto, una estructura intracelular de soporte, parcialmente hechas de microtúbulos. Estos microtúbulos actúan como rieles que guían los nutrientes y otras moléculas desde el cuerpo neuronal hasta los extremos de los axones y viceversa. Cada proteína tau estabiliza los microtúbulos cuando es fosforilada y por esa asociación se le denomina proteína asociada al microtúbulo. En el alzhéimer, la tau debido a cambios químicos que resultan en su hiperfosforilación, se une con otras hebras tau creando ovillos de neurofibrillas y de esta manera, desintegra el sistema de transporte de la neurona.

Patología
No se ha explicado por completo cómo la producción y agregación de los péptidos Aβ (beta Amiloides) desempeñan un papel rol en el alzhéimer. La fórmula tradicional de la hipótesis amiloide apunta a la acumulación de los péptidos Aβ como el evento principal que conlleva la degeneración neuronal. La acumulación de las fibras amiloides, que parece ser la forma anómala de la proteína responsable de la perturbación de la homeostasis del ión calcio intracelular, induce la muerte celular programada, llamada apoptosis. Se sabe también que la Aβ se acumula selectivamente en las mitocondrias de las células cerebrales afectadas en el alzhéimer y que es capaz de inhibir ciertas funciones enzimáticas, así como alterar la utilización de la glucosa por las neuronas.

Varios mecanismos inflamatorios y la intervención de las citoquinas pueden también desempeñar un papel en la patología de la enfermedad de Alzheimer. La inflamación es el marcador general de daño en los tejidos en cualquier enfermedad y puede ser secundaria al daño producido por el alzhéimer, o bien, la expresión de una respuesta inmunológica.

Genética.
La gran mayoría de los pacientes de esta enfermedad, tienen o han tenido algún familiar con alzhéimer. También hay que decir que en una pequeña proporción de los pacientes, el Alzheimer es debido a una generación autosómica dominante, que hace que la enfermedad aparezca de forma temprana. En menos de un 10% de los casos, el alzhéimer aparece antes de los 60 años de edad como consecuencia de mutaciones autosómicas dominantes, representando, apenas, un 0,01% de todos los casos. Estas mutaciones se han descubierto en tres genes distintos: el gen de la proteína precursora de amiloide (la APP) y los genes de las preselinias 1 y 2. Si bien la forma de aparición temprana de la enfermedad de Alzheimer ocurre por mutaciones en tres genes básicos, la forma más común no se ha podido explicar con un modelo puramente genético. La presencia del gen de la apolipoproteína E es el factor de riesgo genético más importante para padecer Alzheimer, pero no permite explicar todos los casos de la enfermedad.
En 1987, se descubrió la relación de la enfermedad de Alzheimer con el cromosoma 21. Esto fue importante porque la mayoría de los afectados por el «síndrome de Down», o trisomía del cromosoma 21, padecen lesiones neuropatológicas similares a las del Alzheimer. Dentro del cromosoma 21 encontramos el gen PPA. John Hardy y sus colaboradores en 1991 afirmaron que este gen estaba implicado en la Enfermedad de Alzheimer en un reducido número de familias. Sin embargo, se considera que de entre 5-10% de los familiares con la enfermedad precoz la padecen debido a una mutación de este gen. Las investigaciones dentro de este gen se han centrado en el péptido Ab (todas las mutaciones se encuentran alrededor de este péptido). Las mutaciones producían un aumento de las concentraciones del péptido Ab. Esto llevó a la formación de la hipótesis de «cascada amieloide» en los años 90. La «cascada amieloide» consiste en que la gran producción de Ab llevaría a la formación de depósitos en formas de placas seniles. Estas placas seniles serían nocivas para las células que producirían ovillos neurofibrilares, la muerte celular y la demencia. Más tarde se vio en un grupo amplio de familias el ligamiento de la enfermedad del Alzheimer con el cromosoma 14. Pero esto llevó a una cadena de errores y con ello unas conclusiones erróneas. Rudy Tanzi y Peter St George-Hyslop en 1995, mediante las técnicas de clonaje descubrieron otro gen S182 o Presenilin-1 (PS1). Este gen se encuentra entre los dominios 9 y 8 de transmembrana (con dos regiones hidrofílicas) y se le han encontrado más de 30 mutaciones. Este gen interviene en procesos de apoptosis y es fundamental durante el desarrollo. La mayoría de las mutaciones del gen Presenilin-1 (PS1) provocan un cambio en la estructura primaria. La PS1 y la enfermedad del Alzheimer no tienen una clara relación, pero hay que destacar que los pacientes tuvieron mutaciones que aumentan Ab en el plasma. Poco más tarde se descubrió un nuevo gen que se denomina presenilina-2 (PS2) y también provoca el ascenso en la concentración de Ab, aunque las mutaciones observadas son de menor cantidad que los otros genes (PPA y PS1). La PS2 está formada por 8-9 dominios transmembrana.

La mayoría de las mutaciones en el gen de la APP y en los de las presenilinas, aumentan la producción de una pequeña proteína llamada beta-amiloide (abeta 2), la cual es el principal componente de las placas seniles.

Aunque la mayoría de los casos de Alzheimer no se deben a una herencia familiar, ciertos genes actúan como factores de riesgo. Un ejemplo es la transmisión familiar del alelo e4 del gen de la apolipoproteína E. Este gen se considera un factor de riesgo para la aparición de Alzheimer esporádico en fases tardías, produciendo un 50% de los casos Alzheimer. Además de este, alrededor de 400 genes han sido también investigados por su relación con el Alzheimer esporádico en fase tardía. Así pues, los genetistas coinciden en que hay más genes que actúan como factores de riesgo, aunque también afirman que existen otros que tienen ciertos efectos protectores que conllevan a retrasar la edad de la aparición del Alzheimer. Un ejemplo es la alteración en el gen de la reelina, que contribuye a aumentar el riesgo de aparición del alzhéimer en mujeres.
Cuadro clínico
Predemencia.
Los primeros síntomas se confunden, con frecuencia, con la vejez o estres en el paciente. Una evaluación neuropsicológica detallada es capaz de revelar leves dificultades cognitivas hasta 8 años antes de que la persona cumpla los criterios de diagnóstico. Estos signos precoces pueden tener un efecto sobre las actividades de la vida diaria. La deficiencia más notable es la pérdida de memoria, manifestada como la dificultad de recordar hechos recientemente aprendidos y una inhabilidad para adquirir nueva información. Dificultades leves en las funciones ejecutivas-atención , planificación, flexibilidad y razonamiento abstracto— o trastornos en la memoria semántica—el recordar el significado de las cosas y la interrelación entre los conceptos— pueden también ser síntomas en las fases iniciales del alzhéimer. Puede aparecer apatía, siendo uno de los síntomas neuropsiquiátricos persistentes a lo largo de la enfermedad. La fase preclínica de la enfermedad es denominada por algunos deterioro cognitivo leve, pero aún existe debate sobre si el término corresponde a una entidad diagnóstica independiente o si, efectivamente, es la primera etapa de la enfermedad.
Demencia inicial.
La disminución en la destreza de la coordinación muscular de pequeños movimientos, como el tejer, comienzan a aparecer en el paciente de Alzheimer en las fases iniciales de la enfermedad.
Los síntomas en esta fase inicial van desde una simple e insignificante, pero a veces recurrente, pérdida de memoria (como la dificultad en orientarse uno mismo en lugares como calles al estar conduciendo el automóvil), hasta una constante y más persuasiva pérdida de la memoria conocida como memoria a corto plazo, presentando dificultades al interactuar en áreas de índole familiar como el vecindario donde el individuo habita.

Además de la recurrente pérdida de la memoria, una pequeña porción de los pacientes presenta dificultades para el lenguaje, el reconocimiento de las percepciones —agnosia— o en la ejecución de movimientos —apraxia— con mayor prominencia que los trastornos de la memoria. El alzhéimer no afecta las capacidades de la memoria de la misma forma. La memoria a largo plazo o memorias episódicas, así como la memoria semántica o de los hechos aprendidos y la memoria implicita, que es la memoria del cuerpo sobre cómo realizar las acciones (tales como sostener el tenedor para comer), se afectan en menor grado que las capacidades para aprender nuevos hechos o el crear nuevos recuerdos.
Los problemas del lenguaje se caracterizan, principalmente, por reducción del vocabulario y disminución en la fluidez de las palabras, lo que conlleva a un empobrecimiento general del lenguaje hablado y escrito. El paciente con alzhéimer suele ser capaz de comunicar adecuadamente las ideas básicas. También aparece torpeza al realizar tareas motoras finas, tales como escribir, dibujar o vestirse, así como ciertas dificultades de coordinación y de planificación. El paciente mantiene su autonomía y solo necesita supervisión cuando se trata de tareas complejas. En esta etapa es frecuente que la persona se desoriente en la calle y llegue a perderse, por lo que se recomienda tomar precauciones:
• Colocándole en la muñeca una pulsera con un número de teléfono de contacto.
• Avisando a los que conocen la situación, para que alerten a la familia en caso de encontrar deambulando al enfermo de alzhéimer.
• Usando un localizador GPS para personas con alzhéimer, con el que la familia siempre pueda saber dónde está. Existen localizadores por teleasistencia, en los que el cuidador debe de llamar a una teleoperadora para saber la ubicación del enfermo que lleva el dispositivo, y localizadores directos, en los que el cuidador tiene un receptor con el que, pulsando un botón, ve en la pantalla un mapa y la posición exacta de la persona enferma.

Demencia moderada.
Conforme avanza la enfermedad, los pacientes pueden realizar tareas con cierta independencia (como usar el baño), pero requerirán asistencia para tareas más complejas (p. ej. ir al banco, pagar cuentas, etc…). Paulatinamente llega la pérdida de aptitudes, como las de reconocer objetos y personas. Además, pueden manifestarse cambios de conducta como, por ejemplo, arranques violentos incluso en personas que jamás han presentado este tipo de comportamiento.
Los problemas del lenguaje son cada vez más evidentes debido a una inhabilidad para recordar el vocabulario, lo que produce frecuentes sustituciones de palabras erróneas, una condición llamada parafasia. Las capacidades para leer y escribir empeoran progresivamente. Las secuencias motoras complejas se vuelven menos coordinadas, reduciendo la habilidad de la persona para hacer sus actividades rutinarias. Durante esta fase, también empeoran los trastornos de la memoria y el paciente empieza a dejar de reconocer a sus familiares y seres más cercanos. La memoria a largo plazo, que hasta ese momento permanecía intacta, se deteriora.

El paciente con alzhéimer no muere por la enfermedad, sino por infecciones secundarias, como una llaga de presión o úlcera de decúbito, lesiones que se producen cuando una persona permanece en una sola posición por mucho tiempo.
En esta etapa se vuelven más notorios los cambios en la conducta. Las manifestaciones neuropsiquiátricas más comunes son las distracciones, el desvarío y los episodios de confusión al final del día (agravados por la fatiga, la poca luz o la oscuridad), así como la irritabilidad y la labilidad emocional, que incluyen llantos o risas inapropiadas, no premeditada e incluso resistencia a las personas a cargo de sus cuidados. En el 30% aproximadamente de los pacientes aparecen ilusiones en el reconocimiento de personas. También puede aparecer la incontingencia urinaria Estos síntomas estresan a los familiares y a las personas al cuidado del paciente y pueden verse reducidos si se le traslada a un centro de cuidados a largo plazo.

Demencia avanzada.
La enfermedad trae deterioro de la masa muscular, perdiéndose la movilidad, lo que lleva al enfermo a un estado de encamamiento, la incapacidad de alimentarse a sí mismo, junto a la incontinencia, en aquellos casos en que la muerte no haya llegado aún por causas externas (infecciones por úlceras o neumonia, por ejemplo). El lenguaje se torna severamente desorganizado, llegándose a perder completamente. A pesar de ello, se conserva la capacidad de recibir y enviar señales emocionales. Los pacientes no podrán realizar ni las tareas más sencillas por sí mismos y requerirán constante supervisión, quedando así completamente dependientes. Puede aún estar presente cierta agresividad, aunque es más frecuente ver extrema apatía y agotamiento.

Síntomas y etapas
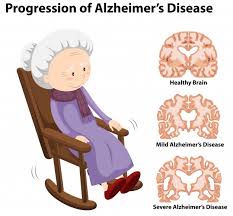
Los principales síntomas del Alzheimer son perdidas de memoria a corto plazo, (desconocimiento de la enfermedad), confabulaciones para tapar los huecos en el recuerdo de corto plazo (mienten o inventan cosas para rellenar el vacío o laguna en sus relatos), estado depresivo, problemas de atención, problemas con la orientación, cambios de personalidad, dificultades con el lenguaje y cambios de humor inexplicables, desorientación, entre otras. Esta enfermedad tiene tres etapas en las cuales presenta diferentes síntomas.
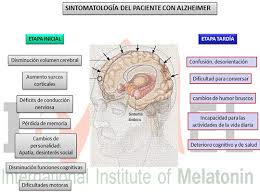
Etapa 1 o leve. Cuando la enfermedad comienza a manifestarse, las personas con Alzheimer tienden a ser menos enérgicas y espontáneas. Muestran pérdidas mínimas de la memoria y cambios de humor, y tardan en aprender y reaccionar. También se hacen aislados, evitan la gente que no conocen y los lugares nuevos y prefieren lo familiar. Los individuos se confunden, tienen dificultades para la organización y planificación, se pierden fácilmente y ejercen un pobre juicio. Pueden tener dificultad para realizar las tareas rutinarias, y tienen dificultad para comunicarse y comprender material escrito. Si la persona está empleada, la pérdida de memoria puede comenzar a afectar el rendimiento en el trabajo. Todo esto les causa frustración y enojo.
Etapa 2 o moderada. En esta etapa, la persona con la enfermedad de Alzheimer todavía puede realizar tareas simples independientemente, pero puede necesitar ayuda con actividades complicadas. Los enfermos olvidan los acontecimientos recientes y su historia personal, y cada vez están más desorientados y desconectados de la realidad. Pueden confundir su pasado con el presente, y les cuesta comprender la situación actual, fecha y hora. También pueden tener problemas para reconocer personas familiares. Aumentan los problemas con el habla y la comprensión, la lectura y la escritura son más difíciles, y el individuo tiende a inventar palabras. Los afectados ya no pueden estar seguros solos y pueden deambular. Mientras los pacientes de la enfermedad de Alzheimer se hacen más conscientes de esta pérdida de control, se pueden volver depresivos, irritables e inquietos o apáticos y aislados. Pueden experimentar trastornos del sueño y tienen dificultad para comer, vestirse y asearse.

Etapa 3 o grave. Durante esta fase final, la gente puede perder la capacidad para alimentarse a sí misma, hablar, reconocer personas y el control de las funciones corporales. Su falta de memoria se agrava y puede llegar a ser casi completa. La atención constante es necesaria. En un estado físico debilitado, el paciente puede llegar a ser vulnerable a otras enfermedades y problemas respiratorios, sobre todo cuando tiene que estar confinado a la cama.
Diagnóstico.
El diagnóstico se basa primero en la historia y la observación clínicas, del profesional de la salud y la que es referida por los familiares, basada en las características neurológicas y psicológicas, así como en la ausencia de condiciones alternativas: un diagnóstico de exclusión.
Luego durante unas semanas o meses se realizan pruebas de memoria y de funcionamiento o evaluación intelectual. También se efectúan análisis de sangre y escaner para descartar diagnósticos alternativos. No existe un test pre mortem para diagnosticar concluyentemente el alzhéimer. Se ha conseguido aproximar la certeza del diagnóstico a un 85%, pero el definitivo debe hacerse con pruebas histológicas sobre tejido cerebral, generalmente obtenidas en la autopsia (McKhann 1984) . Las pruebas de imagen cerebral – Tomografia Axial Computarizada(TAC), Resonancia Magnetica (RMN), Tomografía por emisión de Positrones(TEP) o la tomografía computarizada por emisión de protón único— pueden mostrar diferentes signos de que existe una demencia, pero no especifican de qué demencia se trata. Por tanto, el diagnóstico de la enfermedad de Alzheimer se basa tanto en la presencia de ciertas características neurológicas y neuropsicológicas, como en la ausencia de un diagnóstico alternativo y se apoya en el escáner cerebral para detectar signos de demencia. Actualmente se están desarrollando nuevas técnicas de diagnóstico basadas en el procesamiento de señales electroencefalográficas.

Una vez identificada, la expectativa promedio de vida de los pacientes que viven con la enfermedad de Alzheimer es aproximadamente de 7 a 10 años, aunque se conocen casos en los que se llega antes a la etapa terminal, entre 4 y 5 años; también existe el otro extremo, donde pueden sobrevivir hasta 21 años.
Criterios de diagnóstico.
La Asociación del Alzheimer es el organismo que ha establecido los criterios diagnósticos más comúnmente usados, registrados en los Criterios NINCDS-ADRDA del Alzheimer. Estas pautas requieren que la presencia de un trastorno cognitivo y la sospecha de un síndrome demencial sean confirmadas con una evaluación neuropsicológica con vistas a categorizar el diagnóstico de Alzheimer en dos: posible o probable. La confirmación histológica, que incluye un examen microscópico del tejido cerebral, se precisa para el diagnóstico definitivo del Alzheimer. Estos criterios incluyen que la presencia de un trastorno cognitivo y la sospecha de un síndrome demencial sean confirmados por evaluaciones neuropsicológicas para distinguir entre un diagnóstico posible o uno probable de la enfermedad de Alzheimer. Se ha mostrado fiabilidad y validez estadística entre los criterios diagnósticos y la confirmación histológica definitiva. Son ocho los dominios cognitivos que con más frecuencia se dañan en el alzhéimer: la memoria, el lenguaje, la percepción, la atención, las habilidades constructivas y de orientación, la resolución de problemas y las capacidades funcionales. Estos parámetros son equivalentes a los evaluados en los Criterios NINCDS-ADRDA publicados por la Asociación Americana de Psiquiatría.

Herramientas de diagnóstico
Las evaluaciones neuropsicológicas pueden ayudar al diagnóstico del alzhéimer. En ellas se acostumbra hacer que el paciente copie dibujos similares a la imagen, que recuerde palabras, lea o sume.

Las evaluaciones neuropsicológicas, inclusive el examen minimental, son ampliamente usadas para evaluar los trastornos cognitivos necesarios para el diagnóstico de EA. Otra serie de exámenes más comprensivos son necesarios para una mayor fiabilidad en los resultados, especialmente en las fases iniciales de la enfermedad. El examen neurológico en los inicios del alzhéimer es crucial para el diagnóstico diferencial del alzhéimer y otras enfermedades.

Las entrevistas a familiares también sirven para evaluar la enfermedad. Los cuidadores pueden proveer información y detalles importantes sobre las habilidades rutinarias, así como la disminución en el tiempo de la función mental del paciente. El punto de vista de la persona a cargo del paciente es de especial importancia debido a que el paciente, por lo general, no está al tanto de sus propias deficiencias. Muchas veces, los familiares tienen desafíos en la detección de los síntomas y signos iniciales de la demencia y puede que no comuniquen la información de manera acertada al profesional de salud especializado.
Los exámenes adicionales pueden proporcionar información de algunos elementos de la enfermedad y tienden a ser usados para descartar otros diagnósticos. Los exámenes de sangre pueden identificar otras causas de demencia que no sea el alzhéimer, que pueden ser, en pocos casos, enfermedades reversibles. El examen psicológico para la depresión sería de valor, puesto que la depresión puede aparecer de manera concomitante con el alzhéimer, o bien ser la causa de los trastornos cognitivos.

En los casos en que estén disponibles imágenes neurológicas especializadas, como la TEP o la tomografía de fotón único pueden servir para confirmar el diagnóstico del alzhéimer junto con las evaluaciones del estatus mental del individuo. La capacidad de una tomografía computarizada por emisión de fotón único, para distinguir entre el alzhéimer y otras posibles causas en alguien que ya fue diagnosticado de demencia, parece ser superior a los intentos de diagnóstico mediante exámenes mentales y la historia del paciente.

Una nueva técnica, conocida como PiB PET, se ha desarrollado para tomar imágenes, directamente y de forma clara, de los depósitos beta-amiloides in vivo, con el uso de un radiofármaco que se une selectivamente a los depósitos Aβ. Otro marcado objetivo reciente de la enfermedad de Alzheimer es el análisis del liquido cefalorraquideo en busca de amiloides beta o proteínas tau. Ambos avances de la imagen médica han derivado en propuestas para cambiar los criterios diagnósticos.

Tratamiento Actualmente la enfermedad de Alzheimer es incurable y terminal.
El tratamiento del Alzheimer se sustenta en dos pilares complementarios: el tratamiento no farmacológico y el tratamiento farmacológico. Las intervenciones psicosociales se usan conjuntamente con el tratamiento farmacológico.
Tratamientos farmacológicos
Se ha probado cierta eficacia de parte de los fármacos anticolinesterados, estos presentan una acción inhibidora de la colinesterasa, la enzima encargada de descomponer la acetilcolina (neurotransmisor que falta en la enfermedad de Alzheimer y que incide sustancialmente en la memoria y otras funciones cognitivas). Se han incorporado al tratamiento de la enfermedad nuevos fármacos que intervienen en la regulación de la neurotransmisión glutaminergica. Con todo esto se ha mejorado un poco el comportamiento del enfermo en cuanto a la apatía, la iniciativa, la capacidad funcional y las alucinaciones, mejorando su calidad de vida. Sin embargo, es preciso remarcar que desde 2008 los registros de la mejoría obtenida con dichos fármacos es discreta, es decir, no se ha conseguido alterar el curso de la demencia subyacente.

El primer fármaco anticolinesterásico comercializado fue la tacrina, que hoy ha dejado de emplearse por su hepatotoxicidad. En 2008, en Europa y Norteamerica existían 4 fármacos disponibles, tres de ellos son inhibidores de la acetilcolinesterasa: donepezilo (comercializado como Aricept), rivastigmina (comercializado como Exelon o Prometax) incluyendo el parche de Exelon, y galantamina (comercializado como Reminyl). Los tres presentan un perfil de eficacia similar con parecidos efectos secundarios. Estos últimos suelen ser alteraciones gastrointestinales, anorexia y trastornos del ritmo cardíaco. El cuarto medicamento es un antagonista de los receptores de la MMDA, la memantina. Ninguno de los cuatro se indica para retardar o detener el progreso de la enfermedad.

La reducción en la actividad de las neuronas colinérgicas es una de las características reconocidas de la enfermedad de Alzheimer. Los inhibidores de la acetilcolinesterasa se emplean para reducir la tasa de degradación de la acetilcolina, manteniendo así concentraciones adecuadas del neurotransmisor en el cerebro y deteniendo su pérdida causada por la muerte de las neuronas colinérgicas. Existen evidencias de que estos medicamentos tienen eficacia en las etapas leves y moderadas de la enfermedad, aunque un poco menos de que sean útiles en la fase avanzada. Solo el donepezilo se ha aprobado para este estado de la demencia. El uso de estos fármacos en los trastornos cognitivos leves no ha mostrado ser capaz de retardar la aparición del alzhéimer. Los efectos adversos más comunes incluyen nauseas y vomitos , ambos ligados al exceso colinérgico que de ellos deriva. Estos efectos aparecen entre el 10 y el 20 % aproximadamente de los tratados y tienen severidad leve a moderada. Entre los efectos secundarios menos frecuentes figuran calambres musculares, disminución de la función cardiaca, disminución del apetito y del peso corporal y un incremento en la producción de jugo gastrico.

La memantina es un fármaco con un mecanismo de acción diferente, que está indicado en las fases moderadas y avanzadas de la enfermedad. Su mecanismo de acción teórico se basa en antagonizar los receptores NMDA glutaminérgicos, usado en un principio como un agente antigripal. El glutamato es un neurotrasmisor excitatorio del sistema nervioso central. Al parecer, un exceso de estimulación glutaminérgica podría producir o inducir una serie de reacciones intraneuronales de carácter tóxico, causando la muerte celular por un proceso llamado excitotoxicidad, que consiste en una sobreestimulación de los receptores del glutamato. Esta excitotoxicidad no solo ocurre en pacientes con alzhéimer, sino también en otras enfermedades neurodegenerativas, como la Enfermedad de Parkinson y la esclerosis multiple. Los ensayos clínicos han demostrado una eficacia moderada en estos pacientes y un perfil de efectos secundarios aceptable. En 2005 se aprobó también su indicación en fases moderadas de la enfermedad, pero los efectos en las fases iniciales son aún desconocidos. Los efectos adversos de la memantina son infrecuentes y leves e incluyen alucinaciones, confusión, dolor de cabeza y fatiga. La combinación de memantina y donepezilo ha mostrado ser estadísticamente significativa pero marginalmente exitosa desde el punto de vista clínico.

Además existen fármacos que mejoran algunos de los síntomas que produce esta enfermedad, entre los que se encuentran ansiolíticos, hipnóticos, neurolépticos y antidepresivos. Los fármacos antipsicóticos se indican para reducir la agresión y la psicosis en pacientes con alzhéimer que tienen problemas de conducta, pero se usan con moderación y no de forma rutinaria por razón de los serios efectos secundarios, como eventos cerebrovasculares, trastornos extrapiramidales y una reducción cognitiva.

Tratamientos no farmacológicos.
Retrasar el avance del alzhéimer
El avance de la enfermedad puede ser más rápido o más lento en función del entorno de la persona con alzhéimer. No es una situación fácil y la familia tendrá que hacer grandes esfuerzos para ofrecerle a la persona con alzhéimer un entorno lo más favorable posible. Aceleradores de la enfermedad. Se consideran aceleradores las siguientes situaciones: estrés familiar, cambios bruscos en las rutinas diarias, cambio a un domicilio nuevo y desconocido (como son las residencias de mayores).

Retardadores de la enfermedad.
Se consideran retardadores las situaciones nombradas a continuación: ambiente familiar feliz, hacer ejercicio, socializar con los amigos u otras personas.

Intervención psicosocial
Existen ciertas evidencias de que la estimulación de las capacidades cognitivas ayuda a ralentizar la pérdida de estas funciones y habilidades. Esta estimulación consiste en trabajar aquellas áreas que aún conserva el paciente, de forma que el entrenamiento permita compensar las pérdidas que el paciente está sufriendo con la enfermedad.

Las intervenciones psicosociales se usan conjuntamente con el tratamiento farmacológico y se clasifican en abordajes orientados al comportamiento, las emociones, lo cognitivo y la estimulación. Las investigaciones sobre la efectividad de estas intervenciones aún no se encuentran disponibles y, de hecho, rara vez son específicas al alzhéimer, enfocándose en la demencia en general.

Las intervenciones en el área del comportamiento intentan identificar y reducir los antecedentes y consecuencias de los problemas de la conducta. Este abordaje no ha mostrado éxito en mejorar el funcionamiento general del paciente, en especial en relación con su entorno, pero ha podido ayudar a reducir ciertos problemas específicos del comportamiento, como la incontinencia urinaria. Siguen faltando datos de calidad sobre la efectividad de estas técnicas en otros problemas como las deambulaciones del paciente.

Las intervenciones orientadas a las emociones comprenden la terapia de validación, la terapia de reminiscencia, la psicoterapia de apoyo, la integración sensorial (también denominada snoezelen) y la terapia de presencia estimuladora. La psicoterapia de apoyo ha tenido poco estudio científico formal, pero algunos especialistas la encuentran de utilidad en pacientes con trastornos leves. La terapia de reminiscencia incluye la discusión de experiencias del pasado de manera individual o en grupo, muchas veces con la ayuda de fotografías, objetos del hogar, música y grabaciones u otras pertenencias del pasado. En esta terapia, igualmente, no hay muchos estudios de calidad sobre su efectividad, aunque puede resultar beneficiosa para la restauración cognitiva y el humor. El tratamiento con presencias estimuladas se basa en las teorías de la adherencia e implica escuchar voces grabadas de los familiares y seres más cercanos del paciente con alzhéimer. Las evidencias preliminares indican que dichas actividades reducen la ansiedad y los comportamientos desafiantes.

Finalmente, la terapia de validación se basa en la aceptación de la realidad y la experiencia personal de otras personas, mientras que la integración sensorial se basa en ejercicios guiados que estimulan los sentidos. Aún no hay suficientes evidencias que apoyen el uso de estas terapias en pacientes con alzhéimer.

La finalidad de las terapias cognitivo-conductuales, que incluyen la orientación y la rehabilitación cognitiva, es reducir las distorsiones cognitivas. La orientación hacia la realidad consiste en presentar información acerca de la época, el lugar o la persona, con el fin de aliviar su entendimiento acerca de sus alrededores y el lugar que ellos desempeñan en dichos sitios. Por otro lado, el entrenamiento cognitivo intenta mejorar las capacidades debilitadas al ejercitar las habilidades mentales del paciente. Ambos ejercicios han mostrado cierta efectividad en el mejoramiento de las capacidades cognitivas. Sin embargo, en algunos estudios, estos efectos fueron transitorios y en otros tenían un efecto negativo, pues añadían frustración al paciente, según los reportes.

Los tratamientos orientados a la estimulación incluyen la arteterapia, la musicoterapia y las terapias asistidas por máscotas, el ejercicio físico y cualquier actividad recreaccional. La estimulación tiene apoyo modesto al ser aplicada con la intención de mejorar la conducta, el humor y, en menor grado, el funcionamiento del paciente. Si bien son efectos importantes, el principal beneficio reportado entre las terapias de estimulación es el mejoramiento en las rutinas de la vida diaria del paciente.
Cuidados
Debido a que el alzhéimer no tiene cura, con el tiempo el paciente cae en un estado de imposibilidad de autosuficiencia para cuidar de sí mismo, por lo que los cuidados por terceros son una medida vital para esa deficiencia y deben ser abordados cuidadosamente durante el curso de la enfermedad.
En las fases tempranas y moderadas, las modificaciones al ambiente donde vive el paciente y a su estilo de vida, pueden darle seguridad y reducir las cargas al cuidador. Algunos ejemplos de dichas modificaciones son la adherencia a rutinas simplificadas, como son la colocación de candados, el uso de una pulsera con el número de teléfono del cuidador (o soluciones más avanzadas como un localizador por GPS), el etiquetado de los objetos del hogar y el uso de utensilios modificados para la vida diaria. Puede llegar el punto en que el paciente no sea capaz de alimentarse a sí mismo, de modo que debe empezar a ingerir sus alimentos en porciones más pequeñas o en dietas no sólidas con la ayuda de otras personas. Cuando aparezca una dificultad para tragar, puede que sea indicado el uso de sondas gástricas. En tales casos, la efectividad médica y ética de tener que continuar alimentando al paciente son consideraciones importantes que deben tomar los cuidadores y los familiares del individuo. Las restricciones físicas rara vez están indicadas en cualquier fase de la enfermedad, aunque hay situaciones en que son necesarias para prevenir que el paciente con alzhéimer se dañe a sí mismo o a terceros.

A medida que progresa la enfermedad, pueden aparecer distintas manifestaciones médicas, como, las enfermedades orales y dentales, úlceras de presión, desnutricion, problemas de higiene o infecciones respiratorias, urinarias, dermatológicas u oculares, entre otras. El manejo cuidadoso del paciente puede prevenir dichos problemas, pero si llegan a producirse, deben ser tratados bajo supervisión médica. Durante las etapas finales de la enfermedad, el tratamiento se centra en mantener la calidad de vida hasta el fallecimiento.

Tratamientos en fase de investigación
Vacunas.
Igualmente se están realizando experimentos con vacunas, basados en la idea de que si el sistema inmune puede ser entrenado para reconocer y atacar la placa beta-amiloide, podría revertirse la deposición de amiloide y parar la enfermedad. Los resultados iniciales en animales fueron prometedores. Sin embargo, cuando las primeras vacunas se probaron en seres humanos en 2002, se produjo inflamación cerebral, (meningoencefalitis), en una pequeña proporción de los participantes en el estudio, por lo que se detuvieron las pruebas. Se continuó estudiando a los participantes y se observó una mejora en la lentitud del progreso de la enfermedad. Recientemente se ha descubierto que la inflamación cerebral estaba producida por una serie de péptidos que se incluían con la vacuna AN-179, por lo que se está investigando la creación de una vacuna que no tenga dichos péptidos en su composición. Se está probando una vacuna la ABvac40, como preventiva contra el alzhéimer desde el 2014. Su objetivo, es detener la producción de placas amiloides. La vacuna produciría anticuerpos encargados de eliminar los beta amiloides 40 y 42, que son los causantes de la neurodegeneración cerebral. Los ensayos de la vacuna se realizarán sobre un total de 24 personas: 16 pacientes diagnosticados y en estadio leve y ocho pacientes que reciben placebo. De acreditarse su inocuidad, la vacuna no estará en el mercado antes del 2018.

Ultrasonido
En marzo de 2015 se publicó en Science-Traslational Medicine una aproximación completamente nueva al tema alzhéimer, que ha sido probada en ratones. La misma utiliza una manera particular de aplicar ultrasonido, dentro del tejido gris cerebral. Estas ondas de sonido resultaron capaces de abrir gentilmente la barrera hematoencefálica, que separa al cerebro de la sangre, y estimularon a las células del Rio Ortega o microglia. Estas células microgliales, una vez activadas, resultaron capaces de ir desintegrando y eliminar las aglutinaciones beta-amiloideas del Alzheimer. Los autores de la investigación informaron haber observado la restauración completa de las memorias en el 75% de los ratones en los que ensayaron. Hallaron que los ratones así tratados desplegaron mejoras de la memoria en tres pruebas específicas. El equipo científico planea iniciar pruebas con animales de laboratorio superiores, como ovejas y simios, y espera ser autorizado a poner en marcha ensayos sobre seres humanos en el 2017.

Por su parte, en las aproximaciones clínicas clásicas (farmacológicas), un estudio de 2014 afirmaba que en ratones el antidepresivo citalopram detuvo el crecimiento de las placas beta amiloides de la enfermedad de Alzheimer existentes y redujo la formación de nuevas placas en un 78%. En un segundo experimento, los científicos administraron una dosis única de citalopram a 23 personas de entre 18 y 50 años que no estaban cognitivamente deterioradas ni padecían depresión. Cuando obtuvieron muestras de líquido cefalorraquídeo a las 24 horas, observaron una reducción del 37% en la producción de la proteína beta-amiloide.

Si esta enfermedad está relacionada con la resistencia a la insulina, se presentan múltiples alternativas terapéuticas. Se está evaluando actualmente el uso de medicamentos empleados en el tratamiento de la diabetes. Estudios recientes muestran que la administración de insulina por vía intranasal mejora la función cognitiva de pacientes normales y con alzhéimer. Una revisión sistemática de los ensayos clínicos hasta ahora desarrollados muestra resultados esperanzadores. Por otra parte, se ha propuesto el empleo de técnicas de inducción enzimática, con enzimas activas por la insulina.

Células madre
Otra de las áreas de investigación es la medicina regenerativa. Se trata de inyectar en el cerebro del paciente células madre embrionarias o adultas para intentar detener el deterioro cognitivo. Ya se han hecho experimentos en humanos con resultados positivos.

Marcapasos cerebral
La estimulación cerebral intenta normalizar la actividad, con un dispositivo llamado neuroestimulador, similar a un marcapasos cardíaco. El dispositivo forma parte de un tratamiento llamado estimulación cerebral profunda (ECP), que involucra la liberación de impulsos eléctricos para regular la actividad cerebral. La investigación, llevada a cabo en la Escuela de Medicina Johns Hopkins, forma parte de un proyecto más amplio iniciado en Canadá, donde ya se implantó el marcapasos a seis pacientes con la enfermedad. El tratamiento logró que los pacientes -todos con formas moderadas de alzhéimer- mostraran un incremento en la actividad neuronal durante 13 meses.

La terapia de estimulación cerebral profunda se ha utilizado con personas que sufren la enfermedad de Parkinson. Ahora, la terapia podría ser una alternativa para revertir el deterioro cognitivo de las personas con alzhéimer. Esta neurocirugía funcional, busca reparar, modular o corregir un déficit en un sistema o red neurológica determinada. Lo que ocurre con el alzhéimer es que se altera la química cerebral y esto conduce a una actividad eléctrica anormal que puede expresarse en temblores, deterioro cognitivo o trastornos psiquiátricos. La aplicación para el alzhéimer todavía está en sus primeras etapas.

Prevención
Ciertas actividades intelectuales, tales como el jugar al ajedrez, así como las interacciones sociales regulares, han sido asociadas en estudios epidemiológicos con un reducido riesgo de contraer la enfermedad de Alzheimer. Sin embargo, no se ha encontrado aún una relación causal.

Los estudios globales sobre las diferentes medidas que se pueden tomar para prevenir o retardar la aparición de la enfermedad de Alzheimer han tenido resultados contradictorios y no se ha comprobado aún una relación causal entre los factores de riesgo y la enfermedad, ni se han atribuido a efectos secundarios específicos. Por el momento, no parece haber medidas definitivas para prevenir la aparición del alzhéimer.

Varios estudios epidemiológicos han propuesto diversas relaciones entre ciertos factores modificables, tales como la dieta, los riesgos cardiovasculares, productos farmacéuticos o las actividades intelectuales entre otros, y la probabilidad de que en una población aparezca el alzhéimer. Por ahora se necesitan más investigaciones y ensayos clínicos para comprobar si estos factores ayudan a prevenirla.

La dieta mediterránea se ha asociado con un menor riesgo de desarrollar la enfermedad de Alzheimer, por su papel en la prevención del desarrollo de enfermedades cardiovasculares y por sus efectos antiinflamatorios y antioxidantes.

La curcumina del curry ha mostrado en estudios del 2001 y 2007 cierta eficacia en la prevención de daño cerebral en modelos de ratón.

Similares propiedades se comunicaron en 2010 y 2012 para ensayos en ratones de la Withania somnifera (ashwagandha, ginseng indio).
A pesar de que los riesgos cardiovasculares, como la hipercoleterolemia, hipertensión arterial, la diabetes y el tabaquismo, están asociados a un mayor riesgo de desarrollo y progresión del alzhéimer, las estatinas, que son medicamentos que disminuyen la concentración de colesterol en el plasma sanguineo, no han sido efectivas en la prevención o mejoramiento del alzhéimer. Sin embargo, en algunos individuos, el uso a largo plazo de los antiinflamatorios no esteroideos (AINEs) está vinculado con una reducción de la probabilidad de padecerla. Otros fármacos y terapias, como el reemplazo de hormonas en las mujeres, han dejado de ser aconsejadas como medidas preventivas del alzhéimer. Se incluye también un reporte en 2007 que concluyó la falta de evidencias significativas y la presencia de inconsistencias en el uso de ginkgo biloba para mejorar los trastornos cognitivos.

Hay diferentes actividades intelectuales, como el jugar al ajedrez, la lectura, el completar crucigramas o las interacciones sociales frecuentes, que parecen retardar la aparición y reducir la gravedad del alzhéimer. El hablar varios idiomas también parece estar vinculado a la aparición tardía de la enfermedad.

Otros estudios han sugerido un posible aumento en el riesgo de la aparición del alzhéimer con la exposición a campos magnéticos, la ingestión de metales, en particular de aluminio, o la exposición a ciertos solventes. La calidad de algunos de estos estudios ha sido criticada, y otros estudios han concluido que no hay una relación entre estos factores ambientales y la aparición del alzhéimer.

Algunas asociaciones científicas actualmente trabajan en el campo médico y social recomendando y/o asesorando a las familias de los pacientes, propiciando a su vez la investigación, tales como Alzheimer’s Asociation y Alzheimer Argentina.